Risicoverlagende chirurgie
Risicoverlagende chirurgie (ook wel preventieve chirurgie genoemd) is een vorm van chirurgie die tot doel heeft het risico op het ontwikkelen van kanker in een orgaan of klier te minimaliseren of te voorkomen. Voor vrouwen met een hoog risico omvat risicoverlagende chirurgie: bilaterale mastectomie en salpingo-ovariëctomie.
Risicoverlagende mastectomie
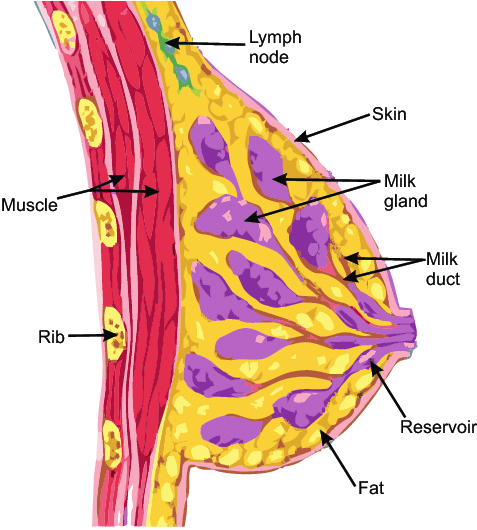
Een bilaterale risicobeperkende mastectomie is een operatie waarbij beide gezonde borsten worden verwijderd. Het wordt aangeboden aan vrouwen met een zeer hoog risico op borstkanker door een genetische mutatie of als er een sterke familiegeschiedenis van borstkanker is (maar geen genetische aanleg).
De Belgische richtlijnen voor risicomanagement bevelen bilaterale risicobeperkende mastectomie aan voor vrouwen met een van de volgende genetische mutaties: BRCA 1, BRCA 2, PALB 2 en ATM. Voor vrouwen met een mutatie in de genen CHEK 2, RAD51C en RAD51D, BARD1 wordt risicobeperkende mastectomie aanbevolen als er een sterke familieanamnese is of als er borstkanker is gediagnosticeerd.Voor vrouwen die drager zijn van een TP53-variant raden de huidige richtlijnen aan om de optie van risicobeperkende mastectomie geval per geval te bespreken.
Source: Swierzewski, 2017
Voor vrouwen met een hoog risico, die de ziekte nog niet hebben ontwikkeld, kan een bilaterale preventieve borstamputatie het risico op borstkanker drastisch verlagen met 90-95% of meer. Voor vrouwen met een hoog risico bij wie de diagnose borstkanker al is gesteld, kan deze operatie helpen het risico op de ontwikkelingn van een tweede borstkanker te verkleinen. Voor beide groepen vrouwen geldt dat het in de praktijk onmogelijk is om het risico volledig uit te sluiten, omdat het niet mogelijk is om alle borstcellen te verwijderen. Er blijft dus een klein risico op het ontwikkelen van borstkanker na een risicobeperkende mastectomie (2-5%).
Een preventieve borstamputatie is een permanente en onomkeerbare ingreep. Als je van plan bent om kinderen te krijgen, moet je er dus rekening mee houden dat de operatie borstvoeding onmogelijk maakt. Naast het genetische risico wordt er rekening gehouden met factoren zoals leeftijd, andere medische aandoeningen, levensstijl en geestelijke gezondheid bij het al dan niet ondergaan van een preventieve borstamputatie.
Vrouwen die een mastectomie ondergaan, hebben de optie om de vorm van de verwijderde borsten te reconstrueren, of om plat te gaan door middel van een esthetische platte sluiting (geen reconstructie). Vrouwen die ervoor kiezen om hun borsten te laten reconstrueren, hebben verschillende opties. De borst kan worden gereconstrueerd met behulp van implantaten (zoutoplossing of siliconen). Ze kunnen ook worden gereconstrueerd met autoloog weefsel (d.w.z. weefsel uit andere delen van het lichaam). Soms kunnen zowel implantaten als autoloog weefsel worden gebruikt om de borst te reconstrueren. Een operatie om de borst te reconstrueren kan worden uitgevoerd (of gestart) op het moment van de mastectomie (onmiddellijke reconstructie genoemd) of kan op een later tijdstip worden uitgevoerd (uitgestelde reconstructie genoemd). Uitgestelde reconstructie kan maanden of zelfs jaren na de mastectomie plaatsvinden.
Het ondergaan van een mastectomie blijft je persoonlijke keuze. Vrouwen met een hoog risico die besluiten om deze operatie niet te ondergaan, kunnen nog steeds kiezen voor frequente radiologische screening.
Risicoreducerende salpingo-ovariëctomie
Tot op heden is er geen effectieve screeningsmethode voor eierstokkanker. De enige radicale preventieve aanpak is een bilaterale salpingo-ovariëctomie (BSO), waarbij gezonde eierstokken en eileiders chirurgisch worden verwijderd. Deze operatie is de meest effectieve manier om het risico in deze weefsels te verlagen tot minder dan 5%. Voor vrouwen met een BRCA1 mutatie wordt bilaterale salpingo-ovariëctomie aanbevolen op 40-jarige leeftijd. Voor vrouwen met een BRCA 2, PALB 2, RAD51C, RAD51D of BRIP 1 mutatie wordt een operatie aanbevolen vanaf 50 jaar, maar de familiegeschiedenis moet worden geëvalueerd.
Er zijn twee belangrijke chirurgische methoden om de eierstokken te verwijderen: een kijkoperatie (laparoscopie) of een open operatie (laparotomie). Beide worden onder algehele narcose uitgevoerd. In de meeste gevallen wordt de operatie laparoscopisch (via kijkoperatie) uitgevoerd.

Source: Swierzewski, 2017
Een “tweefasige” preventieve ingreep, genaamd risicobeperkende salpingectomie met uitgestelde ovariëctomie, kan worden aangeboden aan vrouwen die weigeren om hun eileiders en eierstokken tegelijkertijd te laten verwijderen. Deze operatie bestaat uit de initiële verwijdering van de eileiders (salpingectomie) om het risico op kanker aan het begin van de eileiders te verkleinen en de eierstokfunctie te behouden omzo effecten gerelateerd aan een vervroegde menopauze te voorkomen. Op een later moment in het leven worden de eierstokken dan verwijderd (ovariëctomie) om de eerste operatie af te ronden en het risico op eierstokkanker te minimaliseren. Studies en klinische onderzoeken naar de effectiviteit van deze aanpak zijn nog gaande. Kijk op onze pagina ‘klinische proeven en studies’.
Controle na preventieve chirurgie is een jaarlijks consult bij je gynaecoloog.
Het verwijderen van de eierstokken heeft bijwerkingen, met name verlies van vruchtbaarheid en het begin van een vervroegde menopauze. Deze operatie veroorzaakt in feite een onmiddellijke chirurgische menopauze. Menopauzesymptomen kunnen van vrouw tot vrouw verschillen. Sommige vrouwen hebben na de operatie geen menopauze symptomen, anderen wel, zoals opvliegers, nachtelijk zweten, vermoeidheid, verlies van libido, vaginale droogheid en stemmingswisselingen. Vrouwen die vóór hun 50e een bilaterale salpingo-ovariëctomie ondergaan, krijgen meestal hormonale substitutietherapie (HST) aangeboden om overgangsverschijnselen te voorkomen en hun algehele welzijn te beschermen (waaronder de gezondheid van hart en botten). Het gebruik van HST na een risicoverminderende salpingo-ovariëctomie moet zorgvuldig met uw behandelteam worden besproken, vooral als u borstkanker hebt gehad of nog hebt.
Bilaterale salpingo-ovariëctomie veroorzaakt ook verlies van vruchtbaarheid. Raadpleeg de speciale pagina voor informatie over vruchtbaarheid en gezinsplanning.

We kunnen je op verschillende manieren ondersteunen:
- Neem contact met ons op via onze hulplijn
- Word lid van onze online community
- Neem contact op met een buddy
- Lees de getuigenissen


 BRCA network asbl/vzw
BRCA network asbl/vzw